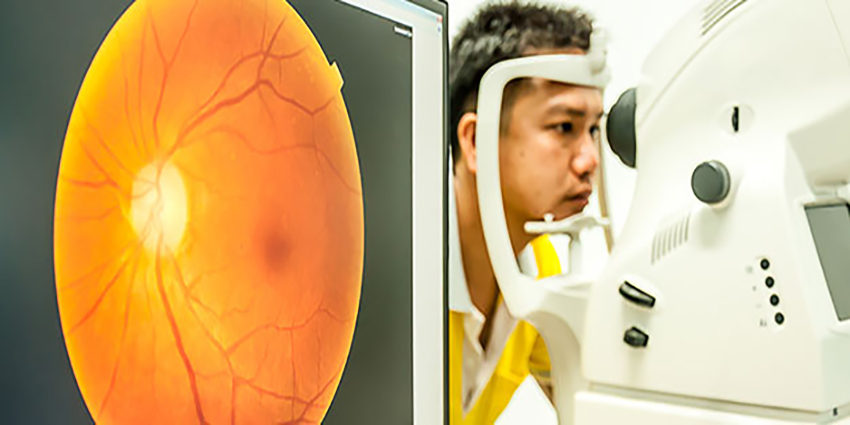
هذا المدونة من د. سلمان واقر، استشاري في جراحة العيون، أخصائي جراحة الجلوكوما و الكتاراكت (إعتم عدسة العين)
تتم زراعة عدسات العين الصناعية (IOLs) في عين المريض خلال جراحة إزالة إعتام عدسة العين. وخلال العملية التي تعرف بـ”استبدال العدسة البصرية”، يقوم الجراح باستبدال عدسة العين الطبيعية وزراعة هذه العدسة الطبية مكانها.
في فترة ما قبل ثمانينيات القرن الماضي وقبل بدء استخدام عدسات العين الصناعية، كان المصاب بإعتام عدسة العين يضطر بعد إجراء الجراحة وإزالة المشكلة إلى ارتداء نظارات طبية سميكة جدًا أو عدسات لاصقة من نوع خاص تتيح له الرؤية بشكل جيد بعد الجراحة. ولم يكن هناك بعد أي أجهزة طبية يمكن زراعتها في العين لتحل محل العدسة الطبيعية وتوفر نفس قوة التركيز.
واليوم يتوفر طيف متنوع واسع من عدسات العين الصناعية عالية الجودة. ويعتمد نوع العدسة الملائم لكل مريض على عدد من العوامل، منها طبيعة حياة المريض وأي احتياجات بصرية خاصة لديه. كما تتوفر عدسات صناعية متعددة البؤر ذات جودة فائقة توفر للمريض مواصفات متقدمة تتعدى ما توفره عدسات العين الصناعية أحادية البؤرة.
يساعدكم د. صهيب مصطفى على اختيار عدسة العين الملائمة لكم ولاحتياجاتكم، وذلك خلال مرحلة الفحوصات والاستشارات السابقة للجراحة.
العدسات الصناعية المستديرة (Toric IOLs)
من خيارات عدسات العين الصناعية المتوفرة نوع من العدسات تسمى العدسة المستديرة متعددة البؤر. وهي عدسات عالية الجودة تتيح تصحيح عدد من مشاكل الإبصار مثل قصر وطول النظر بالإضافة إلى اللابؤرية (astigmatism). ويعود ذلك لاحتواء هذه العدسات على قوى تركيز متعددة عبر مدى العدسة، بحيث يمكن للجراح محاذاة العدسة على القرنية خلال الجراحة وبالتالية تصحيح مشكلة اللابؤرية بدقة عالية.
العدسات الصناعية متعددة البؤر
العدسات متعددة البؤرة هي فئة أخرى من فئات العدسات الصناعية المستخدمة في تصحيح طول النظر المرتبط بالشيخوخة، حيث تقلل اعتماد المريض على النظارات الطبية لغايات القراءة أو استخدام الكمبيوتر، بعد جراحة إعتام عدسة العين.
وكما هو الحال في العدسات اللاصقة متعددة البؤرة، فإن هذه العدسات الصناعية الممتازة تعزز قوة التكبير في أجزاء مختلفة من العدسة لتوسيع مدى الرؤية بحيث يمكن للمريض رؤية الأجسام بوضوح من مختلف المسافات دون الحاجة لاستخدام النظارات الطبية أو العدسات اللاصقة.
وقد أظهرت بعض الدراسات أن العدسات متعددة البؤر عادة ما تتيح للمريض رؤية أفضل على المسافات القريبة مقارنة بعدسات العين الصناعية، لكنها في المقابل عادة ما تسبب الوهج او تشوش الرؤية البعيدة بشكل بسيط.
يساعدكم د. صهيب مصطفى على اتخاذ القرار المناسب فيما لو كنتم مرشحين مناسبين لزراعة عدسة عين متعددة البؤر، وذلك خلال مرحلة الفحوصات والاستشارات السابقة للجراحة.
الرؤية الأحادية
عدسات الرؤية الأحادية بديل عن عدسات العين متعددة البؤر لتصحيح مشكلة طول النظر المرتبط بالشيخوخة، وهي لا تصنف ضمن عدسات العين الصناعية.
وهذه التقنية المستخدمة لتصحيح مشاكل الإبصار تمامًا في عين واحدة، مع تحويل العين الثانية إلى عين مصابة بدرجة طفيفة من قصر النظر. وفي هذه الحالة فإن العين السليمة تمامًا يمكنها رؤية الأجسام البعيدة بوضوح (مع الحاجة لارتداء النظارات الطبية حسب الحاجة لرؤية الأجسام القريبة) فيما ترى العين الأخرى المصابة بقصر النظر الأجسام القريبة بوضوح ودون الحاجة لنظارات (بينما ترى الأجسام البعيدة بوضوح أقل). ويتيح هذا الخيار للمريض ميزة التكيّف واستخدام العين السليمة للرؤية عن بعد والعين الأخرى للرؤية عن قرب.
إلا أن هذا الخيار لا يلائم الجميع. وفي حال اختياره فإن على المريض خوض تجربة عدسة لاصقة لتحفيز هذا الأسلوب المركب لتصحيح البصر (مع ملاحظة أن هذه التجربة لن تكون مثالية في حال كان يعاني من إعتام عدسة العين) مما يتيح للمريض تحديد ما إذا كان مرتاحًا لهذا الخيار قبل الخضوع للجراحة.
مدونة هذا الأسبوع حول عيوب البصر الإنكسارية من د. أسامة الجليدي، استشاري طب و جراحة العيون، أخصائي جراحة إعتام عدسة العين والقرنية وتصحيح البصر
عيوب البصر الإنكسارية
في العين الطبيعية، يتركز الضوء (أو الصور التي نراها) على الشبكية، وتعتمد جودة ووضوح الصورة على مقدار التوازن بين طول العين، وقوة القرنية، وقوة عدسة العين – فأي تغيير في التوازن بين هذه العوامل الثلات سيؤدي إلى خطأ في انكسار الضوء مما يتطلب تصحيحه.
- قصر النظر (Myopia): يكون تركز الصورة في العين التي تعاني من قصر النظر أمام الشبكية، وتكون الرؤية مشوشة خاصة عند النظر إلى أجسام بعيدة.
- طول النظر (Hypermetropia/Hyperopia): يكون تركز الصورة في العين التي تعاني من طول النظر خلف الشبكية، وتكون الرؤية مشوشة خاصة عند النظر إلى أجسام قريبة.
- اللابؤرية (Astigmatism): تحدث اللابؤرية عندما يتغير شكل القرنية لتصبح أشبه بكرة الرجبي منها بكرة القدم. وفي حال كانت درجة اللابؤرية عالية فإن الصور التي تصل إلى الشبكية تكون متمددة ومتغيرة نظرًا لتعدد نقاط التركيز فيها، وتكون الرؤية بالتالية مشوشة سواء عند النظر للأجسام البعيدة أو القريبة.
- طول النظر المرتبط بالشيخوخة (Presbyopia): هذه الحالة تتمثل في صعوبات عند القراءة، خاصة للأشخاص الذين يزيد عمرهم عن 40 سنة، وهي ظاهرة طبيعية تمامًا (كما لا يمكن تجنبها). ويحدث طول النظر المرتبط بالشيخوخة نظرًا لفقد العين قدرتها على التركيز تدريجيًا عند النظر إلى الأجسام القريبة، وذلك نتيجة لزيادة قساوة العدسة البلورية في العين. تبدأ هذه التطورات في سن 40-45 عام، وعادة ما تكتمل في سن 65 عام.
الشكل 1: مجسم للعين يظهر الأجزاء: القرنية (A)، القزحية والبؤبؤ (B)، العدسة البلورية (C)، الشبكية (D). وتظهر في الصورة أكثر عيوب البصر الانكسارية شيوعًا وهي قصر النظر (M) وطول النظر (H)، بالمقارنة مع العين الطبيعية (E) والتي تتشكل فيها الصورة على الشبكية نفسها.جراحة تصحيح البصر يمكن تصحيح غالبية عيوب البصر الإنكسارية (أو تحسين وضعها على الأقل) بواسطة جراحة تصحيح البصر. هذا المصطلح العام يضم جراحة تصحيح البصر بالليزر على القرنية، أو تصحيح البصر عن طريق زراعة العدسات داخل العين (Phakic IOL)، أو استبدال العدسة الطبيعية للعين (سواء أكانت صافية أو مصابة بإعتام/كتاراكت) بزراعة عدسة صناعية – عادة ما تكون متعددة البؤر بهدف تحسين الرؤية من المسافات البعيدة والمتوسطة والقريبة. جراحة تصحيح البصر بالليزر يمكن تغيير شكل القرنية لتصحيح عيب البصر الإنكساري. ففي حالة قصر النظر، يستخدم الجراح الليزر لإزالة قطعة دائرية من النسيج الوسطي للقرنية بهدف تسطيحها، مما يؤدي إلى تركيز الضوء (الصورة) على الشبكية.<br />في حال كانت درجة قصر النظر كبيرة أو كانت القرنية رقيقة جدًا، فإن الليزر قد لا يكون الخيار الآمن لتصحيح العيب الإنكساري نظرًا لكون النسيج المنزوع سيؤدي إلى إضعاف القرنية (مما يزيد احتمالية الإصابة بالقرنية المخروطية). في هذه الحالات يلجأ الجراح إلى إجراء زراعة عدسة (Phakic IOL) كعلاج بديل، بشرط ملاءمة عين المريض لإجراء هذه الجراحة.<br />لعلاج طول النظر، يستخدم الجراح الليزر لتغيير شكل وسط القرنية بحيث يزيد قوة تركيز العين.<br />أما لعلاج اللابؤرية، فإن الليزر يستخدم لإزالة نسيج القرنية بشكل بيضاوي لإعادة القرنية المتطاولة بشكل كرة الرجبي إلى شكلها المستدير المشابه لكرة القدم.</p> <h4>أنواع جراحة تصحيح البصر بالليزر:</h4> <p>يمكن تصنيف جراحات تصحيح البصر بالليزر إلى فئتين عامتين: جراحات الليزك (LASIK) وجراحات خدش سطح القرنية.<br />في عمليات الليزك يتم رفع جزء صغير من سطح القرنية ويتم توجيه الليزر لإعادة تشكيل السطح تحت هذا الجزء، أما في عملية خدش سطح القرنية فإن توجيه الليزر يتم مباشرة على سطح القرنية. يتعافى البصر بسرعة بعد عملية الليزك، ويمكن للمريض العودة إلى عمله وقيادة السيارة خلال يوم أو يومين. قد يشعر المريض بقدر بسيط من الانزعاج في عينه بعد عملية الليزك، ويدوم هذا الألم لبضع ساعات فقط بعد الجراحة.<br />في جراحة خدش سطح القرنية، تتم إزالة النسيج الطلائي ” />
وتكون عمليات خدش سطح القرنية أكثر إزعاجاً للمريض من عمليات الليزك في أول يومين بعد الجراحة، كما أن تعافي الإبصار منها يكون أكثر بطءً وقد يستغرق حتى 5 أيام، إلا أنها الخيار الأمثل لعلاج القرنية الرقيقة وكذلك للمرضى الذين يعانون من جفاف العين، أو الذين يمارسون وظائف أو هوايات تجعل إجراء عملية الليزك أكثر خطورة.
كما قد يلجأ الطبيب إلى تقنية Trans-PRK وفيها يزال النسيج الطلائي تماماً بواسطة الليزر ولا يكاد الجراح يلمس العين. عادة ما تمتاز هذه التقنية بفترة تعافٍ أقصر وشعور أقل بالانزعاج لدى المريض مقارنة بالوسائل الأخرى لخدش سطح القرنية بالليزر (PRK وLASEK وEpi-LASIK).
جراحة زراعة العدسة (Phakic IOL)
صممت جراحة زراعة العدسات Phakic IOL للأشخاص الذين يعانون من قصر النظر بدرجة متقدمة لا يمكن معها إجراء عمليات تصحيح النظر بالليزر بشكل آمن. وعادة ما يشار إلى هذه الجراحة بأنها “عدسات لاصقة قابلة للزراعة” ويتم تثبيتها داخل العين أمام العدسة البلورية وخلف القزحية. تمتاز هذه الجراحة بكونها فعالة جدًا وآمنة وموثوقة للمرضى المؤهلين لإجرائها.
مدونة هذا الأسبوع حول اعتلال الشبكية المتقدم المرتبط بمرض السكري من د. عمّار صفر، المدير الطبي، استشاري طب العيون، أخصائي جراحة الشبكية و الجسم الزجاجي.
اعتلال الشبكية المتقدم المرتبط بمرض السكري
قد تؤدي الإصابة بمرض السكري وعدم السيطرة عليه (عن طريق النظام الغذائي أو الأدوية( إلى إصابة العين بآثار سلبية للغاية، ومن عدة جوانب.
ولعل أشد هذه التأثيرات تتعلق بشبكية العين، وهي الغشاء الحساس الذي يبطن داخل العين والمسؤول عن تشكيل الصور التي نراها. في هذه المدونة سأتناول بعض الأسئلة الشائعة والمهمة التي تراود العديد من الناس حول تأثير مرض السكري المتقدم على العين، والمعروف باعتلال الشبكية المتقدم المرتبط بمرض السكري.
هل يمكن أن يؤدي السكري إلى إصابتي بالعمى كليًا؟
نعم. فإهمال مرض السكري وعدم السيطرة عليه وإدارته قد يؤدي إلى فقدان قدرة الإبصار بشكل كامل عن طريق واحدة من هذه الآليات الثلاثة:
- النزيف داخل العين، والتي قد تمتلئ كليًا بالدام بدلًا من السائل الصافي في الوضع السليم.
- تراكم الأنسجة الليفية على الشبكية، مما يؤدي إلى جذبها وبالتالي انفصالها عن جدار العين، وهي حالة تسمى انفصال الشبكية الجذبي.
- انهيار تام للأوعية الدموية الشبكية الطبيعية، مما يؤدي إلى موت الخلايا التي تولّد الرؤية نتيجة نقص الأكسجين والعناصر الغذائية (نقص التروية في الشبكية).
وقد تجتمع اثنتان من هذه الآليات، لكن الآلية الأخيرة تعتبر نادرة نسبيًا.
هل يمكن علاج فقدان الرؤية الناتج عن السكري المتقدم؟
نعم، هذا ممكن لحسن الحظ! فقد أدت التطورات التي شهدها حقل الطب خلال العقد الماضي إلى إنجازات هامة. ومن الممكن علاج أكثر من 92% من حالات فقدان البصر الحادة الناتجة عن تأثيرات مضاعفات السكري المتقدم على الشبكية، واستعادة البصر.
هناك إجراء جراحي يعرف باسم (قطع الجسم الزجاجي)، حيث يتم فيها إيقاف النزيف في العين و إزالة أي نسيج ليفي قد يؤدي إلى جذب الشبكية. ويتيح هذا الإجراء الجراحي استعادة البصر. يتم تنفيذ هذا الإجراء تحت التخدير الموضعي دون الحاجة لغرز جراحية ولا حاجة لإقامة المريض في المستشفى بعدها. ويجري حاليًا دراسة علاجات طبية جديدة قد توقف انهيار الأوعية الدموية في الشبكية، وقد توقف موت خلايا الشبكية.
مستويات سكر الدم عندي تحت السيطرة وبشكل جيد لكنني ما زلت أعاني من مشاكل في الشبكية. لماذا؟
مرض السكري مرض خبيث جدًا. فقد لا تظهر له أية أعرض لسنوات وربما لعشرات السنوات. ويكتشف الكثيرون أنهم يعانون من مرض السكري من النوع الثاني خلال فحص دوري للدم أو الفحص الطبي المعتاد، دون معاناتهم من أي أعراض سابقًا.
ولسوء الحظ، فإن عدم السيطرة على مستويات السكر في الدم لسنوات يؤدي إلى التلف البطيء في أنسجة الجسم، بما في ذلك شبكية العين. وتظهر المشاكل والمضاعفات بعد سنوات عديدة من سوء إدارة مستويات السكر، وفي هذه المرحلة فإن الكثير من المرضى يضطرون لأخذ المرض بشكل جدي. كما أن السيطرة على مستويات السكر في هذه المرحلة تصبح أمرًا في غاية الأهمية لوقف التلف – إلا أن هذا الإجراء لا يؤدي إلى نتائج فورية على تحسين النظر، لسوء الحظ. إلا أن السيطرة الجيدة على مستويات سكر الدم تؤدي إلى نتائج بعد عدة سنوات من المتابعة والإدارة المستمرة للمرض والالتزام بالعلاج.
والأسلوب الأمثل للتعامل مع مضاعفات السكري المتعلقة بالشبكية هي تفادي هذه المضاعفات كليًا من خلال إجراء
مدونة هذا الأسبوع حول التنكس البقعي المرتبط بتقدم السن من د. باولا سالفيتي، استشارية طب العيون، أخصائية علاج الشبكية.
التنكس البقعي المرتبط بتقدم السن
يعتبر التنكس البقعي المرتبط بتقدم السن (AMD) أحد أكثر المسببات انتشارًا لفقدان البصر لدى الأشخاص بعمر 50 عامًا وأكثر. وتشير التوقعات إلى أن عدد الأشخاص المصابين بهذا المرض حول العالم سيصل إلى 196 مليون شخص بحلول عام 2020، وسيرتفع ليبلغ 288 مليون مصاب بحلول عام 2040.(1)
ويحدث فقدان البصر في هذه الحالة نتيجة تلف الجزء المركزي من الشبكية، أو ما يسمى بالبقعة العينية، وهي الجزء الأكثر حساسية في الشبكية والذي يمنحنا حدة الإبصار ووضوح التفاصيل عند النظر إلى الأمام مباشرة. وفي حال تلف البقعة العينية، فإن مركز مجال الإبصار لدى المريض قد يبدو مشوشًا أو ضبابيًا أو معتمًا. ويؤدي فقدان الرؤية المركزية، حتى وإن لم يؤد ذلك إلى فقدان البصر بشكل تام، إلى التأثير سلبًا على المهام والأنشطة اليومية مثل القراءة والكتابة والقيادة وتمييز الوجوه.
يتفاوت معدل تقدم المرض من شخص لآخر، كما تتطوّر الأعراض المرتبطة بقدرة الإبصار ببطء في مراحل المرض الأولى. إلا أن هناك حالات يكون فيها تقدم المرض سريعًا، وفقدان البصر مفاجئًا.
يعتبر السن عامل الخطورة الأبرز للإصابة بمرض التنكس البقعي المرتبط بتقدم السن، لكن الدراسات تكشف عن دور التدخين في مضاعفة مخاطر الإصابة بالمرض. كما ان التنكس البقعي المرتبط بتقدم السن يعد أكثر شيوعًا ضمن فئات محددة من المجتمع، وتلعب الوراثة دورًا فيه حيث ترتفع احتمالية الإصابة لدى الأشخاص الذين لديهم تاريخ عائلي من الإصابة بالمرض. وقد تم حتى الآن تحديد أكثر من 20 جينًا تؤثر في زيادة احتمالية الإصابة بالتنكس البقعي المرتبط بتقدم السن (المصدر: nei.nih.gov).
يمكن الكشف عن مرض التنكس البقعي المرتبط بتقدم السن خلال مراحله المبكرة والمتوسطة عن طريق فحص شامل للشبكية، وهو ما يتطلب عادة استخدام قطرات لتوسيع البؤبؤ تتيح فحص مؤخرة العين بشكل أكثر وضوحًا. ويتضمن الفحص قياسًا لحدة الإبصار وتصويرًا للشبكية بواسطة مصباح شقي، بالإضافة إلى فحوصات مساعدة منها الفحص البصري التوافقي المقطعي (OCT) وتصوير الأوعية الدموية بالفلوريسين (FFA) وبالإندوسيانين (ICGA).
المرحلة المبكرة للتنكس البقعي المرتبط بتقدم السن: يتصف المرض في هذه المرحلة بظهور ترسبات (drusen) متوسطة الحجم (وهي ترسبات ذات لون أصفر تتراكم تحت الشبكية). وعادة لا يعاني مرضى التنكس البقعي المرتبط بتقدم السن في مراحله المبكرة من فقدان لقدرة الإبصار.
المرحلة المتوسطة للتنكس البقعي المرتبط بتقدم السن: في هذه الحالة تكون الترسبات أكبر حجمًا وتلتصق معًا عادة، كما قد ترافقها تغيرات صبغية في الشبكية. وفي هذه المرحلة قد يعاني المريض من فقد جزئي لقدرة الإبصار، إلا أن غالبية المرضى لا يلاحظون أية أعراض.
المرحلة المتأخرة للتنكس البقعي المرتبط بتقدم السن: بالإضافة للترسبات تحت الشبكية، يعاني مرضى التنكس البقعي المرتبط بتقدم السن في مراحله المتأخرة من فقدان قدرة الإبصار الناجمة عن تلف البقعة العينية. وهناك نوعان من التنكس البقعي المرتبط بتقدم السن في مراحله المتأخرة:
- الضمور المكاني (يطلق عليه أيضًا التنكس البقعي الجاف المرتبط بتقدم السن) وفيه يؤدي الضرر المتفاقم الناتج عن الترسبات إلى موت الخلايا وفقدان قدرة الإبصار.
- التنكس البقعي الوعائي المرتبط بتقدم السن (ويطلق عليه أيضًا التنكس البقعي الرتبط المرتبط بتقدم السن) وفيه تنمو الاوعية الدموية بشكل غير طبيعي تحت الشبكية أو عبرها. وقد تتسرب السوائل أو الدم من هذه الاوعية الدموية مما يؤدي إلى تراكمات في الشبكية وبالتالي تورم وتلف البقعة العينية. وقد يحدث هذا التلف بشكل سريع وشديد.
ومن المحتمل أن يعاني المريض من الضمور المكاني ومن التنكس البقعي الوعائي في العين نفسها، وقد يظهر أي من النوعين أولًا.
وبينما لا يوجد علاج محدد للمرض في مراحله الأولى، فإن الدراسات توصلت إلى أن تناول فيتامينات ومعادن معينة بجرعات مرتفعة يوميًا من شأنه أن يبطئ تقدم المرض لدى الأشخاص الذي يعانون من التنكس البقعي المرتبط بتقدم السن في مرحلة متوسطة، وكذلك في المراحل المتأخرة إذا كانت الإصابة تقتصر على عين واحدة فقط. وقد أظهرت أولى التجارب العلاجية بعقار AREDS أن مزيجًا من فيتامين (ج) وفيتامين (هـ) وبيتا كاروتين والزنك والنحاس يساهم في تقليل مخاطر المرحلة المتأخرة للمرض بنسبة 25%.
وفي حالات التنكس البقعي الوعائي المرتبط بتقدم السن، يتم إفراز نسب عالية وغير طبيعية من عامل النمو بطانة الأوعية الدموية (VEGF) في العين – يذكر أن VEGF هو بروتين يعزز نمو الأوعية الدموية الجديدة غير الطبيعية. ويساهم العلاج بحقن مضادة لهذا البروتين في إيقاف نمو الاوعية الدموية وبالتالي إبطاء تقدم المرض.
ويتم حاليًا علاج معظم حالات التنكس البقعي الوعائي المرتبط بتقدم السن بواسطة حقن في السائل الزجاجي للعين، فيما يتم العلاج بالليزر فقط في عدد قليل من الحالات. عادة ما يحتاج المريض عدة حقن شهريًا، وتزداد فرص الحصول على نتائج أفضل كلما بدأ العلاج في مرحلة مبكرة.
يترافق مرض التنكس البقعي المرتبط بتقدم السن بالقليل من الأعراض في مراحله المبكرة، لذا فإن من الضروري إجراء فحص للعيون بشكل دوري. وفي حال كنتم معرضين لمخاطر الإصابة بهذا المرض نتيجة تقدم السن أو التاريخ العائلي أو نمط الحياة المتبع، أو أكثر من عامل واحد من العوامل المذكورة، فعليكم إجراء فحص للكشف عن التنكس البقعي المرتبط بتقدم السن حتى قبل حدوث أي تغيرات في قدرة الإبصار.
في حال كنتم تعانون من التنكس البقعي المرتبط بتقدم السن في عين واحدة فقط، فقد لا تلحظون أي تغيرات في قدرة إبصاركم بشكل عام. حيث يمكنكم ممارسة أنشطتكم اليومية، كالقيادة والقراءة ورؤية التفاصيل الصغيرة، بشكل عادي إذا كانت العين الأخرى تتمتع بقدرة إبصار سليمة. إلا أن وجود المرض في مرحلة متأخرة في عين واحدة يعني زيادة احتمال الإصابة به في العين الثانية.
مدونة هذا الأسبوع حول إعتام عدسة العين (الكتاراكت) من الدكتور أفيناش جوربكساني، استشاري جراحة إلتهاب القزحية وأمراض الشبكية و جراحة الكتاراكت
ما هو إعتام عدسة العين (الكتاراكت)؟
يسبب إعتام عدسة العين ضبابية في عدسة العين الطبيعية، وهي عادة حالة تتطوّر بشكل بطيء و يرتبط تطورها بالسن بحيث يتراجع مستوى شفافية عدسة العين فتصبح الرؤية ضبابية أو معتمة. ومن العوامل الأخرى التي تسبب هذه المشكلة الإصابة بالسكري أو إجراء جراحة للعين، أو تناول أدوية مثل الكورتيكوستيرويدات.
ما هي الأعراض؟
قد لا تظهر أعراض المشكلة في بداية تطورها، إلا أن قدرة الإبصار تتراجع مع مرور الوقت. كما قد يفقد المريض حدة الإبصار وتبدو الألوان بالنسبة له باهتة ومشوشة. ومن الأعراض الأخرى التي قد يلاحظها المريض ظهور الوهج، أو الضوء الساطع.
هل يشكّل إعتام عدسة العين تهديدًا لقدرة الإبصار؟
الإصابة بإعتام عدسة العين لا تسبب الضرر للعين، كما أن بالإمكان علاج حالة فقدان البصر الناتجة عن إعتام عدسة العين. ويجب أن يخضع المرضى الذين يعانون من أعراض بصرية لفحص إعتام عدسة العين من قبل طبيب عيون مختص.
ما هو علاج هذه الحالة؟
يتم علاج إعتام عدسة العين بواسطة الجراحة، التي تعتبر واحدة من أكثر العمليات الجراحية تكرارًا في العالم وأحد أكثرها نجاحًا أيضًا. كما أن جراحة إعتام عدسة العين الحديثة تعتبر آمنة وفعالة إلى حد كبير، حيث تتم إزالة العدسة المعتمة وزراعة عدسة صناعية في مكانها. تستغرق الجراحة 15-20 دقيقة ولا تسبب الألم للمريض، كما تجرى عادةً تحت تأثير مخدر موضعي. ويذكر أن الجراحة تصنف ضمن جراحات اليوم الواحد.
هل سأحتاج لارتداء نظارات طبية؟
يتم فحص العين وزراعة العدسة المناسبة. عادة ما تستخدم العدسات أحادية البؤرة لتصحيح قدرة الإبصار عن بعد، وقد يحتاج المريض فقط لارتداء نظارات القراءة. تصحح العدسات متعددة البؤرة قدرة الإبصار عن بعد وعن قرب، وقد تنفي حاجة المريض لارتداء النظارات. وسينصحكم طبيب العيون بنوع العدسة المناسبة لحالتكم بناء على نتائج فحص العين.
كم تستمر فترة التعافي بعد الجراحة؟
تعتمد فترة التعافي على صحة العين بشكل عام، و بعدها يستطيع أن يعاود المرضى أنشطتهم المعتادة في اليوم التالي للجراحة. أما تعافي البصر كاملًا فقد يستغرق بضعة أيام وحتى شهر واحد. لا توجد أي موانع بارزة تقيّد الحياة اليومية للمريض بعد الجراحة.
قد تساعدك النظارات الشمسية على الظهور بمظهر عصري ورائع، ولكنها مصممة أيضاً لحماية عينيك، ولذلك فإن اختيار النظارات الشمسية لا يقتصر على المظهر الجيد فقط.
العدسات
الحماية من الأشعة فوق البنفسجية
من المهم للعدسات أن تحمي من التعرض المفرط للأشعة فوق البنفسجية.
تأكد مما إذا كانت العدسات تحمي من 99٪ من الموجات الطويلة للأشعة فوق البنفسجية ومن 95٪ على الأقل من الموجات المتوسطة للأشعة فوق البنفسجية.
إذا كان مكتوب على النظارات بأنها “تجميلية” أو إذا لم يتم ذكر أي معلومات عن الحماية من الأشعة فوق البنفسجية، فمن الأفضل عدم الحصول عليها.
التشوه
تأكد من فحص التشوه في النظارة عن طريق توجيه العدسات إلى ضوء مصباح مشع. وأثناء تحريك النظارات الشمسية لأعلى وأسفل، تحقق من عدم وجود تشوه في الموجة والذي من شأنه أن يشوه رؤيتك أيضاً. إذا لم يكن هناك أي تشوه، فهذه علامة جيدة.
المقاومة للخدش
وأخيراً، تأكد من أن العدسات الموجودة في النظارات الشمسية مقاومة للخدش، لأن النظارات الشمسية المخدوشة تعدّ تالفة ولا فائدة منها.
اللون
لاحظ بأن لون العدسات لا يؤثر على تفضيلك لموديلها فحسب، بل يؤثر أيضاً على مستوى اكتشاف التباين والتمييز بين الألوان. ويمكن أن يؤدي لون العدسات التي تختارها إلى إحداث فرق في الرؤية وتعزيز التباين، وهو أمر مفيد دائماً، ولكن لون العدسة يمكن أن يؤثر أيضاً على قدرة العين على اكتشاف الاختلافات في الألوان، الأمر الذي قد يكون مشكلة – عند القيادة، على سبيل المثال.
الإطار
الشكل
تأتي النظارات الشمسية بجميع الأشكال والأحجام. وبشكل عام، يبدو وجود تباين بين شكل وجهك وشكل الإطار جيداً. فعلى سبيل المثال، إذا كان وجهك مستديراً، فستبدو الإطارات ذات الزوايا بشكل جيد، وإذا كان وجهك مربعاً، فسيبدو الإطار المدوّر والأكثر نعومة بشكل جيد.
الملائمة
مثل سائر النظارات، اختر النظارات الشمسية التي تلائم وجهك وتكون مريحة عند ارتدائها، لذا يجب توخي الحذر عند تجربة النظارات الجديدة. يجب أن تشعر بأنها متوازنة بشكل جيد وبأنها لا تضغط على الرأس أو الأذنين أو الأنف وتوضع أعلى الأنف دون لمس الرموش.
يجب أن تستقر النظارات الشمسية على سطح الأنف والأذنين. وإذا شعرت بأنها منحرفة إلى أحد الجانبين، فيجب عليك تعديلها.
الحجم
تأكد من أن مساحة العدسة ليست صغيرة جداً، بحيث تتمكن من حجب ضوء الشمس بفعالية.
يُعد انسداد الوريد الشبكي أحد أكثر اضطرابات الأوعية الدموية التي تصيب الشبكية شيوعًا، وهو سبب رئيسي لفقدان البصر المفاجئ وغير المؤلم، وخاصة لدى البالغين فوق سن الخمسين. وعلى الرغم من أن هذا المرض قد يبدو مقلقًا، إلا أن التشخيص المبكر والعلاج في الوقت المناسب يمكن أن يُسهما في تحسين النتائج بشكل كبير ويساعدا في الحفاظ على البصر.
صُمم هذا الدليل لمساعدة الأفراد وعائلاتهم على فهم أسباب انسداد الوريد الشبكي، وكيفية تشخيصه، وخيارات العلاج المتاحة.
ما المقصود بانسداد الوريد الشبكي؟
يحدث انسداد الوريد الشبكي عندما تنسد الأوردة المسؤولة عن تصريف الدم من الشبكية، ويُقصد بالشبكية النسيج الحساس للضوء الموجود في الجزء الخلفي من العين، وهي ضرورية لمعالجة المعلومات البصرية. عندما ينقطع تدفق الدم، قد تتراكم السوائل (المعروفة بوذمة البقعة الصفراء)، مما يؤدي إلى التورم والنزيف، وفي الحالات الشديدة، إلى فقدان دائم للبصر.
يؤثر هذا الانسداد عادةً على عين واحدة ويمكن أن يحدث فجأة، وتعتمد شدة المرض ونهج العلاج على موقع الانسداد ومداه.
أنواع انسداد الوريد الشبكي
يوجد نوعان رئيسيان من انسداد الوريد الشبكي، لكل منهما خصائص مميزة:
- انسداد الوريد الشبكي المركزي (CRVO): يحدث عندما ينسد الوريد المركزي المسؤول عن تصريف الدم من شبكية العين بأكملها، وغالبًا ما يرتبط انسداد الوريد الشبكي المركزي بزيادة ضعف البصر وقد يؤدي إلى مضاعفات مثل الوذمة البقعية، أو نمو الأوعية الدموية غير الطبيعي (تشكُّل أوعية دموية جديدة)، أو ارتفاع ضغط العين (الجلوكوما الوعائية الجديدة).
- انسداد الوريد الشبكي الفرعي (BRVO): يتضمن انسداد الوريد الشبكي الفرعي انسدادًا في أحد الفروع الأصغر للوريد الشبكي المركزي، ويميل إلى التسبب في فقدان بصر أكثر موضعية وأقل حدة مقارنةً بانسداد الوريد الشبكي المركزي.
اسباب انسداد الوريد الشبكي
غالبًا ما يرتبط انسداد الوريد الشبكي بتغيرات في الأوعية الدموية ومشكلات صحية كامنة. تشمل عوامل الخطر الشائعة ما يلي:
- ارتفاع ضغط الدم: يمكن أن يؤدي ارتفاع ضغط الدم المزمن إلى تلف الأوعية الدموية في الشبكية، مما يزيد من خطر الانسداد.
- داء السكري: يمكن أن يؤدي داء السكري إلى تغيرات في الأوعية الدموية في جميع أنحاء الجسم، من ضمنها الأوعية الدموية في العين.
- أمراض القلب والأوعية الدموية: تزيد المشكلات التي تؤثر على الدورة الدموية، مثل تصلب الشرايين، من خطر انسداد الوريد الشبكي.
- الجلوكوما (الزَرَق): قد يُسهم ارتفاع ضغط العين في زيادة الضغط على الأوردة.
- اضطرابات تجلُّط الدم: قد تُسهم حالات التجلُّط النادرة أو زيادة كثافة الدم في انسداد شبكية العين.
- ارتفاع نسبة الكوليسترول (فرط دهون الدم): يُسهم ارتفاع مستويات الدهون في تضييق الأوعية الدموية وتكوين الجلطات.
في بعض الحالات، قد يحدث انسداد الوريد الشبكي دون سبب معروف، خاصة لدى الشباب، ولهذا السبب، يعد التقييم الشامل ضروريًا.
أعراض انسداد الوريد الشبكي
العَرَض الأكثر شيوعًا هو فقدان مفاجئ وغير مؤلم للبصر في إحدى العينين، وقد تشمل الأعراض الأخرى ما يلي:
- عدم وضوح الرؤية المركزية أو تشوهها
- فقدان جزئي أو كلي للبصر في إحدى العينين
- بقع داكنة أو أجسام طافية في المجال البصري
- عتامة عامة في البصر
- ظهور مفاجئ لاضطرابات بصرية، مثل رقع داكنة أو أجسام طافية
من المهم ملاحظة أن انسداد الوريد الشبكي لا يرتبط عادة بألم أو احمرار في العين، مما يميزه عن أمراض العين الخطيرة الأخرى.
تشخَّيص انسداد الوريد الشبكي
يُجرى التشخيص خلال فحص شامل للعين يُجريه أحد استشاريي العيون، وقد يشمل ذلك:
- فحص قاع العين بتوسيع الحدقة: يفحص الطبيب شبكية العين، باستخدام قطرات العين لتوسيع الحدقة، بحثًا عن علامات نزيف أو تورم أو أوعية دموية غير طبيعية.
- التصوير المقطعي البصري (OCT): يُوفر هذا الاختبار التصويري غير الجراحي صورًا عالية الدقة لشبكية العين للكشف عن تورم البقعة الصفراء ومراقبة الاستجابة للعلاج.
- تصوير الأوعية الدموية بعد حقنها بالفلورسنت: تُستخدم صبغة خاصة لتحديد مناطق ضعف الدورة الدموية أو ارتشاح الدم من الأوعية الدموية.
- اختبار حدة البصر وقياس ضغط العين (IOP): لتقييم مستوى حدة البصر الأساسي واستبعاد العوامل المساهمة، مثل الجلوكوما.
تساعد هذه الفحوصات في التمييز بين انسداد الوريد الشبكي المركزي وانسداد الوريد الشبكي الفرعي، مما يساعد في وضع خطط العلاج المناسبة.
الخيارات المتاحة لعلاج انسداد الوريد الشبكي
على الرغم من عدم وجود طريقة مباشرة لفتح الوريد المسدود، إلا أن العلاج يركز على تقليل التورم، والحفاظ على البصر، ومعالجة الأسباب الكامنة.
علاجات العيون
- المراقبة : في بعض الحالات، وخاصة مع انسداد الوريد الشبكي الفرعي الخفيف الذي لا يؤثر على الشبكية المركزية (البقعة الصفراء)، يمكن إخضاع العين للمراقبة عن كثب دون تدخل فوري.
- الحقن داخل الجسم الزجاجي للعين: هذه هي العلاجات الأكثر شيوعًا للوذمة البقعية الناتجة عن انسداد الوريد الشبكي:
- تساعد الأدوية المضادة لعامل نمو بطانة الأوعية الدموية (Anti-VEGF) مثل رانيبيزوماب أو أفليبيرسيبت على تقليل تراكم السوائل ومنع نمو الأوعية الدموية غير الطبيعي.
- قد يُستخدم الحقن بالستيرويدات إذا لم تكن الأدوية المضادة لتشكل الأوعية الدموية الجديدة فعالة أو مناسبة.
عادةً ما يُعطى العلاج على مدار عدة أشهر، ويُصمم خصيصًا لحالة كل مريض على حدة.
- التخثير الضوئي بالليزر: يمكن استخدامه لعلاج مناطق ضعف الدورة الدموية الشبكية (عدم تروية الشبكية) أو للسيطرة على نمو الأوعية الدموية غير الطبيعي، وخاصةً في حالات انسداد الوريد الشبكي الفرعي.
العلاجات الجهازية
تُعد السيطرة على المشكلات الصحية الكامنة أمرًا بالغ الأهمية لمنع تلف مزيد من أجزاء العين وتقليل خطر تكرار انسداد الوريد الشبكي المركزي، ويشمل ذلك:
- التحكم في ضغط الدم
- السيطرة على مستويات السكر في الدم لدى مرضى السكري
- علاج ارتفاع نسبة الكوليسترول
- تغيير نمط الحياة مثل الإقلاع عن التدخين، والحفاظ على وزن صحي، وممارسة الرياضة بانتظام
في بعض الحالات، قد يتعاون استشاري العيون الذي يتابع حالتك مع طبيب عام أو طبيب لأمراض القلب لوضع نهج رعاية منسق.
نتيجة علاج انسداد الوريد الشبكي
تعتمد النتيجة العائدة على البصر على عدة عوامل، من ضمنها موقع الانسداد، وما إذا كانت البقعة الصفراء قد تأثرت، وتوقيت بدء العلاج.
مع الرعاية المناسبة، يستعيد كثير من الأشخاص بصرهم بشكل مستقر أو يتحسن بصرهم، ومع ذلك، قد تكون هناك حاجة إلى خضوعهم إلى مراقبة طويلة الأمد. في حال عدم علاجه، قد تحدث مضاعفات مثل الجلوكوما الوعائية الجديدة، أو انفصال الشبكية، أو التورم المستمر.
التعايش مع انسداد الوريد الشبكي
قد يكون تشخيص انسداد الوريد الشبكي أمرًا مربكًا، ولكن مع الدعم والمعالجة السليمة، يتكيف كثير من الأفراد جيدًا. من المهم ما يلي:
- حضور جميع مواعيد المتابعة
- الالتزام بمواعيد الأدوية
- مراقبة أي تغيرات مفاجئة في البصر
- اتخاذ خطوات للحفاظ على صحة القلب والأوعية الدموية
- طلب الدعم العاطفي أو خدمات إعادة تأهيل ضِعاف البصر إذا استمرت مشكلة فقدان البصر
متى يجب زيارة اختصاصي شبكية العين في دبي؟
إذا كنت تعاني من تغيرات مفاجئة في البصر، وخاصة في عين واحدة، أو لديك عوامل خطر معروفة مثل داء السكري أو ارتفاع ضغط الدم، فمن الضروري طلب رعاية طبية فورية، فالتشخيص والعلاج المبكران يمكن أن ينقذا البصر.
في مستشفى مورفيلدز دبي للعيون ، يقدم اختصاصيو شبكية العين لدينا رعاية متخصصة لجميع أنواع انسداد الوريد الشبكي، باستخدام التصوير التشخيصي المتقدم وخطط علاج مبنية على الأدلة مصممة خصيصًا لحالة كل مريض.
الأسئلة المتكررة عن انسداد الوريد الشبكي
- هل انسداد الوريد الشبكي يشبه حدوث سكتة في العين؟ على الرغم من اختلافهما من الناحية التقنية، يُشار إلى انسداد الوريد الشبكي غالبًا باسم “السكتة العينية” لأنه يتضمن انسدادًا مفاجئًا في أحد الأوردة التي تُصرّف الدم من شبكية العين، وهي النسيج الحساس للضوء في الجزء الخلفي من العين، وكما هو الحال في السكتات الدماغية، يُمكن أن يُعطّل هذا الانسداد الوظيفة الطبيعية ويؤدي إلى تلف دائم. ومع ذلك، لا يحدث انسداد الوريد الشبكي إلا في العين ويؤثر عادةً على جانب واحد، بينما تُصيب السكتات الدماغية أنسجة المخ وقد تُؤثر على نطاق أوسع من الوظائف.
- هل يمكن أن يسبب انسداد الوريد الشبكي العمى الكلي؟ نادرًا ما يحدث العمى الكلي نتيجة لانسداد الوريد الشبكي؛ ومع ذلك، يُمكن أن يؤدي هذا المرض إلى ضعف شديد في البصر، خاصةً إذا تُرك دون علاج سريع. عادةً ما يحدث فقدان البصر الأكثر شدة عند تأثر البقعة الصفراء، وهي جزء من شبكية العين المسؤول عن الرؤية المركزية التفصيلية، ويمكن أن تُسهم مضاعفات مثل وذمة البقعة الصفراء أو نمو الأوعية الدموية غير الطبيعي (تشكُّل أوعية دموية جديدة) أيضًا في فقدان البصر. يمكن أن يساعد التشخيص في الوقت المناسب والعلاج المستمر في حماية البصر ومنع تدهوره.
- هل هذا المرض مؤلم؟ عادةً ما يكون انسداد الوريد الشبكي غير مؤلم، فلا يدرك كثير من المرضى إصابتهم به إلا بعد ملاحظة تغير مُفاجئ في البصر، مثل عدم وضوح الرؤية، أو ظهور بقع داكنة، أو فقدان جزئي للبصر، وقد يُصعِّب غياب الألم الكشف المبكر عن ذلك المرض، لذا من المهم طلب العناية الطبية الفورية إذا لاحظتَ تغيرات غير مبررة في البصر، حتى لو لم يسبب ذلك أي انزعاج لك.
- هل يمكنني القيادة إذا كنت أعاني من انسداد الوريد الشبكي؟ تعتمد قدرتك على الاستمرار في القيادة على درجة فقدان البصر وتأثيره على قدرتك على الرؤية بوضوح، خاصة في الليل أو في المناطق النائية. سيُقيِّم استشاري العيون حدة بصرك ومجال رؤيتك لتحديد ما إذا كان من الآمن لك القيادة. في بعض الحالات، قد يُنصَح بفرض قيود على القيادة حفاظًا على سلامتك وسلامة الآخرين.
- كيف يمكنني منع تكرار الإصابة بانسداد الوريد الشبكي؟ تركز الوقاية على التحكم في عوامل الخطر الكامنة التي تُسهم في انسداد الأوردة، ويشمل ذلك الحفاظ على ضغط الدم في مستويات صحية والسيطرة على مستويات السكري والكوليسترول، والإقلاع عن التدخين، والمداومة على النشاط البدني، وتعد المتابعة المنتظمة مع استشاري العيون وطبيب الرعاية الأولية أمرًا حيويًا.
- هل سأحتاج إلى حقن طوال حياتي؟ ليس بالضرورة، فبعض المرضى يستجيبون جيدًا لبضع حقن أولية ويحتاجون إلى علاجات أقل تكرارًا بمرور الزمن، بينما قد يحتاج آخرون إلى علاج طويل الأمد للسيطرة على التورم. سيراقب طبيبك حالتك ويعدّل خطة العلاج بما يتناسب مع استجابة عينيك والتقدم العام في معدلات الشفاء.
مدونة هذا الأسبوع حول اعتام عدسة العين (الكتاراكت) عند الأطفال يقدمها الدكتور سيد أسد علي، استشاري طب عيون الأطفال، أخصائي علاج الحول و إعتام عدسة العين
ما هو اعتام عدسة العين (الكتاراكت)؟
يعرف اعتام عدسة العين (الكتاراكت) بأنه عبارة عن ضبابية أو إعتام في العدسة البلورية الطبيعية للعين. ويسمى أيضا “المياه البيضاء” أو “اللؤلؤ الأبيض” بسبب مظهره الأبيض. ويعدّ اعتام عدسة العين شائعاً جداً عند الناس الذين تتجاوز أعمارهم 50 سنة، ولكن – على عكس الاعتقاد الشائع – يمكن أن يحدث في أي سنّ. وعندما يولد الطفل وهو مصاب بإعتام عدسة العين فإنه يسمى بالاعتام الخلقي أو الولادي ويؤثر على الرؤية من خلال منع كافة الضوء من الوصول إلى الشبكية في الجزء الخلفي من العين.
أسباب إعتام عدسة العين عند اليافعين
يمكن أن يحدث إعتام عدسة العين في عين واحدة (أحادي الجانب) أو في كلتا العينين (ثنائي الجانب). وفي البلدان الغربية، يبلغ معدل الإصابة بإعتام عدسة العين الذي يؤثر على رؤية الطفل حوالي 3-4 حالات من كل 10 آلاف ولادة لطفل، ويعدّ معدل الإصابة أعلى في آسيا.
ويمكن أن يكون إعتام عدسة العين ثنائي الجانب ناجماً عن الطفرات الجينية. إذ تمَّ الآن اكتشاف أكثر من 15 عيباً جينياً. وهناك أيضاً الارتباطات الجهازية مع اضطرابات الاستقلاب الغذائي مثل مرض الجالاكتوز في الدم وداء ويلسون والسكري. وقد لوحظ عند الناس الذين يعانون من تثلث الصبغي 21 (متلازمة داون) كذلك. وإذا أصيبت الأم ببعض أنواع العدوى مثل الحصبة الألمانية أو الهربس أو داء المقوسات أو مرض الزهري، فإن هذا قد يؤدي إلى اعتام عدسة العين عند الولادة.
ويرتبط إعتام عدسة العين أحادي الجانب بأمراض العين الأخرى مثل العين الصغيرة وشذوذات الجزء الأمامي للعين (خلل يتكوّن في الجزء الأمامي) والالتهاب وأمراض الشبكية والخلط الزجاجي.
ويمكن لأي رض كبير (صدمة بشيء حاد) للعين أن يسبب إعتام عدسة العين.
في سن مبكرة جداً، قد يلاحظ الآباء منطقة بيضاء في وسط بؤبؤ العين أو انعكاس غير طبيعي في البؤبؤ. ويصاب بعض الأطفال بالحول بسبب كسل العين الناجم عن اعتام عدسة العين أحادي الجانب. ويتم أحياناً أخذ الأطفال إلى طبيب العيون بعد اكتشاف ضعفهم في فحص العين في المدرسة. وفي حالة اعتام عدسة العين أحادي الجانب، حتى الأطفال الأكبر سناً قد لا يدركون بأنهم يرون بعين واحدة فقط، حيث أنهم قادرون على موازنة الرؤية بشكل جيد.
العلاج
يعتمد علاج اعتام عدسة العين على عدد من العوامل مثل العمر عند التشخيص، ووجوده بشكل أحادي أو ثنائي الجانب، وكون الاعتام خفيفاً أو كثيفاً، ووجود كسل في العين. ويتم إجراء عملية جراحية لاعتام عدسة العين الولادي الكثيف ثنائي الجانب في الأسابيع 6-8 من العمر تقريباً، لأن الجراحة المبكرة يمكن أن تشكل خطراً كبيراً للإصابة بالجلوكوما (المياه الزرقاء) كما أن تأخير الجراحة إلى ما بعد 3 أشهر من العمر يمكن أن يحدّ من تحسن الرؤية، وذلك بسبب تطور كسل العينين. ويكون الإنذار البصري لاعتام عدسة العين الولادي الكثيف ثنائي الجانب سيئاً بسبب التطور المبكر لكسل العين.
ويمكن علاج حالات الاعتام الخفيف ببساطة، ولكن علاج الإعتام الشديد يتطلب إجراء الجراحة وإزالة الساد. وعند الأطفال تحت سن 3-4 سنوات من العمر، فإن إزالة الإعتام تؤدي أيضاً إلى زوال جزء من الهلام الأمامي (الخلط الزجاجي) من العين.
وعادة ما تزرع العدسة داخل المقلة عند الأطفال بعمر السنة فما فوق، ولكن ذلك يمكن إجراؤه في وقت مبكر في الحالات أحادية الجانب. كما أن قوة العدسة التي يتم اختيارها تسمح أيضاً بنمو العين.
وبعد الجراحة، فإن الرعاية مهمة جداً وقد تتضمن قطرات العين العادية لمدة 4-6 أسابيع بعد الجراحة، والارتداء العادي للنظارات والعدسات اللاصقة ورقعة العين (أي تغطية إحدى العينين ذات الرؤية الأفضل) لعدد محدد من الساعات. وهذا يتطلب الكثير من الدعم وتعاون الوالدين.
وفي هذه الحالات، فإن التشخيص المبكر والعلاج الفوري يمكن أن ينقذ الأطفال من ضعف البصر مدى الحياة.
فمن المهم أن يخضع جميع الأطفال لفحوصات العين بانتظام.
هذا المدونة من د. سلمان واقر، استشاري في جراحة العيون، أخصائي جراحة الجلوكوما لدى الأطفال واالبالغين و الكتاراكت (إعتم عدسة العين)
الزرَق (الجلوكوما) هو مرض خطير يؤثر على العيون، وعادة ما يكون شائعًا بين البالغين، لكنه قد يصيب الأطفال أيضًا، حيث يمكن أن يولد بعضهم بهذه الحالة. تُعرف هذه الحالة المرضية باسم الزرَق عند الأطفال أو الزرَق الخلْقي، ويؤدي إلى ارتفاع الضغط داخل العين، مما قد يتسبب في تلف العصب البصري ويؤثر تدريجيًا على الإبصار الطرفي (الجانبي) للطفل إذا لم يتم علاجه في الوقت المناسب.
تشرح هذه المدونة كل ما يجب أن يعرفه الوالدان ، بدءًا من الأسباب والأعراض، وانتهاءً بالتشخيص وخيارات العلاج المتاحة.
ما هو الزرَق (الجلوكوما) عند الأطفال؟
الزرَق هو مجموعة من الحالات التي تؤثر على عيون الأطفال، حيث يرتفع الضغط داخل العين بشكل غير طبيعي. يحدث هذا الارتفاع بسبب عدم تصريف السائل المائي الذي يُفرز داخل العين بشكل جيد، عبر قنوات التصريف الطبيعية. في العين السليمة، يتدفق هذا السائل بسلاسة، مما يحافظ على الضغط الطبيعي. لكن في حالة الزرَق، يحدث اختلال في هذا التوازن، مما يؤدي إلى تراكم السائل وزيادة الضغط، مما قد يتسبب في تلف العصب البصري المسؤول عن نقل الإشارات البصرية إلى الدماغ.
ما هي الأنواع المختلفة للزرَق عند الأطفال؟
يوجد عدة أنواع من الزرَق عند الأطفال، ومنها:
- الزرَق الخلْقي الأولي: يعتبر الأكثر شيوعًا بين حالات الزرَق لدى الأطفال، وعادة ما يظهر عند الولادة نتيجة لخلل في نمو قنوات التصريف داخل العين أثناء فترة الحمل، ويصيب حوالي واحد من كل 10 آلاف مولود حول العالم.
- الزرَق الخلْقي الثانوي: يمكن أن ينجم هذا النوع بسبب الإصابة بأمراض أخرى، أو جراحة سابقة في العين، أو نتيجة صدمات، أو أمراض عامة تؤثر على الجسم.
- الزرَق المفتوح الزاوية لدى الأطفال: يُشخص غالبًا عند الأطفال الأكبر سنًا أو المراهقين، ويشبه الزرَق المفتوح الزاوية لدى البالغين، ولكن يحتاج إلى خبرة متخصصة للتعامل مع الحالة بشكل صحيح.
ما هي أسباب إصابة الأطفال بالزرَق؟
عادةً ما يكون الزرَق الخلقي ناتجًا عن عوامل وراثية، حيث يزداد خطر الإصابة في حال وجود تاريخ عائلي للمرض. في بعض الحالات، قد لا تتكون قنوات التصريف داخل العين بشكل سليم أثناء نمو الطفل في الرحم، مما يؤدي إلى صعوبة تصريف سائل العين وارتفاع الضغط داخلها. تشمل الأسباب الأخرى ما يلي:
- إصابات العين أو صدماتها
- إصابات سابقة ناجمة عن عدوى في العين
- التهابات العين
- بعض المتلازمات مثل ستيرج ويبر وأكسينفيلد ريجر
ما هي علامات الزرَق عند الأطفال؟
الأطفال يجدون صعوبة في التعبير عن إحساسهم أو ما يرونه بوضوح، لذلك يجب على الأهل ومقدمي الرعاية مراقبة العلامات التي قد تشير إلى وجود الزرَق. تشمل الأعراض الشائعة ما يلي:
- زيادة حجم العين بشكل غير طبيعي: قد يؤدي ارتفاع ضغط العين إلى تمدد مِقلة العين، مما يجعلها تبدو أكبر من المعتاد.
- القرنية الضبابية: ظهور لون ضبابي أو أبيض على السطح الأمامي للعين.
- زيادة إفراز الدموع: تدمع العينان بشكل مفرط دون وجود حساسية أو بكاء.
- حساسية الضوء: تفاعل زائد مع الأضواء الساطعة.
- عدم تناظر العينين: وجود اختلاف واضح في حجم أو شكل العينين.
إذا لاحظت أيًا من هذه العلامات، يُنصح بالتوجه إلى اختصاصي في الزرَق عند الأطفال أو طبيب عيون للأطفال في أقرب وقت.
كيف يتم تشخيص الزرَق لدى الأطفال؟
يعد تشخيص الزرَق لدى الرُضع والأطفال الصغار عملية معقدة تستدعي استشارة متخصص. خلال الاستشارة، يستخدم الاختصاصي مجموعة من الأساليب للوصول إلى التشخيص الدقيق، ومن ضمنها:
- قياس ضغط العين
- فحص شفافية القرنية للبحث عن أي ضبابية
- استخدام تقنيات التصوير التشخيصي مثل التصوير المقطعي للترابط البصري (OCT) لتقييم حالة العصب البصري
- فحص قنوات التصريف داخل العينين وحولها
نظرًا لأن الرُضع والأطفال الصغار قد لا يتعاونون بشكل كامل أثناء الفحوصات، قد يتطلب الأمر في بعض الأحيان إجراء فحص متخصص تحت التخدير لضمان إجراء اختبار دقيق وشامل. في بعض الحالات، قد يوصي الطبيب بإجراء اختبارات وراثية إذا كان هناك اشتباه في أن الزرَق ناتج عن متلازمة أو حالة وراثية.
أهمية الكشف المبكر للزرَق
يمكن أن يسهم اكتشاف الزرَق مبكرًا بشكل كبير في تحسين فرص الحفاظ على بصر طفلك. عادةً ما تتضمن الفحوصات الصحية المنتظمة اختبارًا أساسيًا للعين للكشف عن أي تشوهات، مثل:
- فحص انعكاس الضوء الأحمر: يظهر توهج أحمر عند تسليط الضوء على العين، وغيابه قد يدل على وجود مشكلة في القرنية أو العدسة.
- شفافية القرنية: قد تشير القرنية الضبابية إلى ارتفاع ضغط العين.
على الرغم من أن هذه الاختبارات الأولية قد لا تؤكد إصابة الطفل بالزرَق، إلا أنها قد تدل على الحاجة إلى تقييم من قبل اختصاصي.
ما الخيارات المتاحة لعلاج الزرَق عند الأطفال؟
يركز علاج الزرَق عند الأطفال على خفض ضغط العين لمنع تفاقم تلف العصب البصري، ويُفصِّل الطبيب خطة العلاج المناسبة خصيصًا للطفل بناءً على عمره ونوع الزرَق الذي يعاني منه وشدته.
- الأدوية: قد تُستخدم قطرات العين أو الأدوية الفموية لخفض إنتاج السائل أو زيادة تصريفه، وغالبًا ما تكون الأدوية حلًا مؤقتًا أو تُستخدم لتحضير الطفل للعملية الجراحية.
- العمليات الجراحية: تعتبر العمليات الجراحية الخيار الرئيسي الذي يعتمد عليه الأطباء لعلاج الحالات الأمراض، وتشمل الإجراءات الجراحية الشائعة ما يلي:
- بضع الزاوية: إجراء جراحي داخل العين لفتح قنوات التصريف.
- قطع التربيق: إجراء خارجي لفتح مسار جديد لتصريف سائل العين.
- زراعة الأنابيب: عملية زراعة أنبوب أو جهاز لتصريف السوائل من العين، تُستخدم في الحالات المعقدة أو المتقدمة.
يعتمد نجاح العملية الجراحية بشكل كبيرعلى التدخل المبكر والحالة الصحية العامة للطفل ، بالإضافة إلى المتابعة المنتظمة. فهذه الإجراءات الجراحية، مثل غيرها، تحمل مخاطر محتملة مثل العدوى أو النزيف أو الحاجة لإعادة إجراء العملية، مما يجعل الرعاية المستمرة أمرًا ضروريًا.
ماذا يحدث بعد علاج الزرَق؟
يحتاج الأطفال الذين يُشخَّصون بالزرَق إلى متابعة دورية، حتى لو نجحت السيطرة على ضغط العين. تشمل الرعاية المستمرة بعد العملية الجراحية أو العلاج الدوائي ما يلي:
- قياس الضغط على فترات منتظمة
- مراقبة صحة العصب البصري
- ارتداء نظارة طبية أو عدسات لاصقة
- توفير المُساعِدات البصرية في حالة تضرر البصر
- توفير خدمات الدعم في المدرسة أو المنزل
- الإحالة الأطفال إلى خدمات إعادة تأهيل ضِعاف البصر إذا لزم الأمر
يلعب الوالدان دورًا هامًا في الحرص على الالتزام بالعلاج والتعرف على علامات الانتكاس أو المضاعفات.
على الرغم من أن الزرَق مرض مزمن، إلا أن العديد من الأطفال المصابين به يكبرون ليعيشوا حياة كاملة ومستقلة، فتوفير الدعم داخل المنزل وفي المدرسة، والمتابعة الطبية المنتظمة يُحدثان فرقًا كبيرًا.
يمكنكم التفكير في إجراء بعض التعديلات في البيئة المحيطة، مثل توفير إضاءة جيدة في المنزل، واستخدام نظارات مكبرة أثناء القراءة، والتواصل مع المعلمين حول أي احتياجات خاصة لطفلك بسبب ضعف بصره.
الخاتمة
على رغم أن الزَرَق نادر الحدوث بين الأطفال، إلا أنه يمثل حالة صحية خطيرة قد تؤثر على بصر الطفل مدى الحياة إذا لم يتم علاجه في وقت مبكر. لذلك، يعد التعرف المبكر على أعراض هذه الحالة وطلب الرعاية المتخصصة أمرًا حيويًا للتأثير بشكل إيجابي على بصر طفلك وجودة حياته.
إذا كانت لديكم مخاوف بشأن صحة اطفلكم أو كان هناك تاريخ عائلي للإصابة بالزرَق، يُوصى بشدة باستشارة طبيب عيون أطفال أو اختصاصي في زرَق الأطفال.
في مستشفى مورفيلدز دبي للعيون ، لدينا فريق من الاختصاصيين ذوي الخبرة العالية في تشخيص وعلاج هذه الحالة النادرة والخطيرة. كمؤسسة معتمدة من قبل اللجنة الدولية المشتركة (JCI) والمجلس الأسترالي لمعايير الرعاية الصحية الدولية (ACHSI)، نقدم رعاية متخصصة في بيئة ودودة ومناسبة للأطفال، مع استخدام أحدث تقنيات التشخيص لضمان تقديم العلاج المناسب في أسرع وقت ممكن.
الأسئلة المتكررة عن الزرَق لدى الأطفال
- هل الزرَق عند الأطفال مرض وراثي؟
نعم، بعض أشكال الزرَق عند الأطفال وراثية، ففي الزرَق الخلْقي الأولي، الذي يُعد أكثر أنواع الزرَق شيوعًا في الرُضع، تلعب الجينات الوراثية دورًا كبيرًا، فإذا كان أحد الوالدين أو كليهما لديه تاريخ من الإصابة بالزرَق أو حالات مرضية أخرى في العين، تزداد احتمالية أن يكون طفلهما عرضة لخطر الإصابة بهذه الحالة. بالإضافة إلى ذلك، قد تُسبب المُتلازمات الوراثية المرتبطة بتشوهات نمو العينين الإصابة بالزرَق من بين أعراضها، فإذا كان يوجد أي تاريخ عائلي للإصابة بأحد أمراض العيون، فمن المهم إبلاغ طبيب العيون الذي يتابع حالة طفلك مبكرًا حتى يتمكن من وضع خطة فحص مفصّلة لحالته، ويمكن تقديم استشارة بشأن الأمراض الوراثية كذلك في بعض الحالات، وذلك لتقييم خطر إصابة الأطفال المستقبليين بذلك المرض. - هل يمكن أن يؤثر الزرَق على كلتا العينين عند الأطفال؟
نعم، يمكن أن يؤثر الزرَق على كلتا العينين عند الأطفال، ويُشار إليه في هذه الحالة بالزرَق الثنائي. في الحالات الخلْقية، يشيع كثيرًا أن تُصاب كلتا العينين، على الرغم من أنه قد تختلف درجة الخطورة من عين إلى أخرى، ولذلك من الضروري إجراء تقييم شامل لكلتا العينين، حتى لو كان ظاهرًا إصابة عين واحدة فقط. إن التعامل مع الزرَق الثنائي قد ينطوي على إستراتيجيات علاجية أكثر تعقيدًا، ولكن مع الرعاية والمتابعة الصحيحتين، يُحرز كثيرٌ من الأطفال نتائج جيدة في كلتا العينين. - كيف يُشخّص الزرَق لدى الرُضع أو الأطفال الصغار الذين لا يمكنهم الكلام بعد؟ يستخدم اختصاصيو طب عيون الأطفال مجموعة من العلامات السريرية والتصوير التشخيصي والفحوص التي يخضع لها الأطفال تحت التخدير لتقييم ضغط العين ودرجة شفافية القرنية ومدى صحة العصب البصري عندما يكون الطفل صغيرًا جدًا على التعاون.
- ماذا ينتظر الأطفال الذين يُشخّصون بالإصابة بالزرَق على المدى البعيد؟
يعتمد ما ينتظر هؤلاء الأطفال على مدى سرعة تشخيص الحالة ومدى فعالية علاجها، فمع التدخل الجراحي أو الدوائي العاجل والرعاية والمتابعة المستمرين، يستطيع كثيرٌ من الأطفال الحفاظ على بصرهم حتى مرحلة البلوغ، ومع ذلك، ولأن الزرَق يسبب تلفًا دائمًا في العصب البصري، فمن الضروري خضوع الطفل المصاب للمراقبة المستمرة للكشف عن أي تغيرات في ضغط العين أو تدهور للبصر. قد يحتاج بعض الأطفال لإجراءات إضافية أو مُساعِدات بصرية بمرور الوقت، ولكن كثيرًا منهم يتمتعون بحياة كاملة ومستقلة. - هل يمكن أن يحيا الأطفال المصابون بالزرَق حياةً طبيعية؟
نعم، وبشكل كبير جدًا. مع العلاج الفعال، يكبر الأطفال المصابون بالزرَق ويلتحقون بمدارس عادية، ويشاركون في الأنشطة الرياضية، ويستمتعون كذلك بالمشاركة في الأنشطة الاجتماعية. قد يكون من الضروري إجراء بعض التعديلات بناءً على مدى فقدان البصر مثل ترتيبات الجلوس في الفصل الدراسي أو استخدام النظارة المكبرة، ويلعب الدعم العاطفي من العائلة والمعلمين ومقدمي الرعاية الصحية دورًا مهمًا كذلك في مساعدة هؤلاء الأطفال على التكيف والنمو على نحو طبيعي رُغم الإصابة. - هل يجب إجراء أي تغييرات على أسلوب الحياة أو تعديلات في المنزل بعد ثبوت تشخيص طفلي بالزرَق؟
نعم، توجد عدة وسائل لدعم الطفل حتى يتمكن من التعايش مع الزرَق، فينبغي الحرص في المنزل على أن تكون الإضاءة ساطعة وموزعة بالتساوي لتخفيف إجهاد العينين، أما بالنسبة للقراءة والفروض المدرسية، فقد يساعد الطفل ارتداء نظارة مكبرة أو توفير المواد المطبوعة بخط كبير. قد يحتاج بعض الأطفال إلى تجنب الرياضات أو الأنشطة التصادمية التي يزداد بها خطر التعرض لإصابة في العين. الأهم من ذلك كله، فإن الحفاظ على روتين صارم لتناول الأدوية وحضور مواعيد المتابعة الدورية هو مفتاح الحفاظ على بصره بمرور الوقت، فالتعاون الجاد مع طبيب العيون الذي يتابع حالة طفلك سيساعد في تحديد أفضل إستراتيجيات الدعم المفصّلة وفقًا لاحتياجاته الخاصة. - هل يُمكن أن يتسبب الزرَق في إصابة طفلي بالعمى؟
يُمكن أن يتسبب الزرَق في فقدان قدر كبير ودائم من البصر، إذا تُرك دون علاج، ومع ذلك، فمع التشخيص المبكر والعلاج الصحيح، ينجح معظم الأطفال في الحفاظ على بصرهم بما يكفي ليستمتعوا بحياة مليئة بالأنشطة.
مدونة هذا الأسبوع حول جراحة جفن العين التجميلية من د. قسيم ناصر، أخصائي طب العيون وجراحة العين التجميلية و أخصائي جراحة إعتام عدسة العين وتصحيح البصر بالليزر
جراحة جفن العين التجميلية
جفون العين هي أنسجة رقيقة وحساسة، لها دور أساسي وهام في حماية العين والحفاظ على صحتها. ومع تقدم السن، يترقق الجلد نتيجة فقدان عنصر الكولاجين، كما تتمدد الأنسجة وتترهل وتفقد الأنسجة الطرية حجمها وتماسكها. ويتسارع فَقد الكولاجين نتيجة التعرض للشمس. غالبًا ما تكون جفون العين هي أول مكان تظهر فيه علامات ترقق الجلد بوضوح. وقد تترهل جفون العين العلوين الثقيلة فتحجب العين وتؤثر على مجال الإبصار الأساسي للشخص، مما يجبره على تقطيب جبينه بشكل مستمر. كما أن فقدان مرونة البشرة وترهلها يضفي على الشخص مظهرًا مرهقًا، مما يدفعه إلى البحث عن علاجات غير جراحية غالبًا ما لا تحل المشكلة بشكل نهائي.
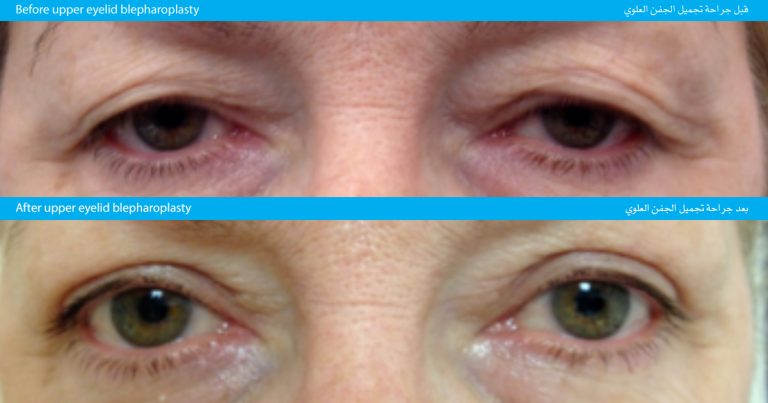
تساعد جراحة جفن العين العلوي والسفلي في تجديد مظهركم، وهي جراحة تجميلية، روتينية آمنة وفعَّالة عند إجرائها من قبل جراح تجميلي مؤَّهل ذو خبرة. عادةً ما يستخدم أسلوب شد الجفن عبر الملتحمة بدون شق جراحي لحالات رأب (تجميل) الجفن السفلي. وفي حالات أخرى، قد تبدو طيات الجلد في جفن العين العلوي غير متماثلة، وفي هذه الحالة فإن جراحة رأب الجفن السفلي تساهم في تصحيح هذه المشكلة لمظهر متماثل أجمل لجفن العين.
فيما يلي بعد الصور قبل وبعد إجراء الجراحة التجميلية للمرضى، لتوضيح النتائج:
قبل جراحة تجميل الجفن العلوي
بعد جراحة تجميل الجفن العلوي
بعد جراحة تجميل الجفن العلوي
قبل جراحة تجميل الجفن السفلي
بعد جراحة تجميل الجفن السفلي
قبل وبعد جراحة تجميل الجفن السفلي
إن الهدف من جراحة الكتاراكت (اعتام عدسة العين) الاعتيادية كان ومازال تحسين البصر لضمان حياة طبيعية يستطيع فيها المريض أن يقوم بالنشاطات التي تتطلب رؤية واضحة بما في ذلك الرؤية عن بعد مثل قيادة السيارة ومشاهدة الأفلام. أما بالنسبة للرؤية عن قرب بعد جراحة الكتاراكت ففي معظم الأحيان يجب على المريض ارتداء نظارة للقراءة.
وفي هذه الأيام، فإن الناس المخولين للقيام بجراحة الكتاراكت لديهم خيارات متعددة تشمل عدسات متعددة البؤر والتي توفر للمرضى تصحيح بصر شامل.
إذا كنت تحتاج لجراحة الكتاراكت وترغب في التخلص من النظارات الطبية تماماً فإن العدسات متعددة البؤر هي الخيار الأفضل لك، حيث أن الكثير من الناس الذين زرعوا عدسات متعددة البؤر في عملية الكتاراكت لا يحتاجون للنظارات الطبية، وربما يحتاجونها لقراءة الخط الصغير جداً فقط.
إذا كنت تريد القيام بزراعة عدسة متعددة البؤر، إنه لمن المهم معرفة شروطها و ملائمتها لك.
فإذا كانت طبيعة حياتك المهنية تتطلب رؤية واضحة في جميع الأوقات، بالإضافة إلى رؤية ليليّة ممتازة – مثلاً إذا كنت تعمل ككابتن طائرة أو من تتطلب وظيفته قيادة السيارة خلال الليل بشكل دائم – فإنه من الممكن ألا تكون مخوّل لزراعة العدسات متعددة البؤر ولربما تكون العدسات أحادية البؤرة خياراً أفضل لك للرؤية البعيدة مما يعني أنه من الممكن أن تحتاج ارتداء النظارات عند القراءة.
كما يجب الأخذ بعين الاعتبار أنه إذا كانت لديك مشلكة بصرية أخرى مصاحبة للكتاراكت (مثل اعتلال الشبكية بسبب السكري أو الزرق أو الضمور البقعي المرتبط بتقدم العمر)، فإنه من الأفضل زرع العدسات أحادية البؤرة لأن زراعة العدسات متعددة البؤر في العين تتطلب عدم وجود أية مشاكل أُخرى بالعين.
للحصول على أفضل النتائج من العدسات متعددة البؤر، فإن ضبط موضع العدسات في العين مهم جداً. وعليه يمكن لجراح العيون أن ينصح بخضوع المريض لجراحة الكتاراكت باستخدام ليزر “فيمتوسكند” للتأكد من موقع البؤر والاستفادة قدر الإمكان من العدسات.
يُعد مرض السكري من المشاكل الصحية الرئيسية في جميع أنحاء منطقة الخليج العربي، فوفقًا للاتحاد الدولي لمرض السكري، يُعاني 20.7% من البالغين في الإمارات العربية المتحدة من الإصابة بداء السكري من النوع الثاني، بما يعادل حوالي 1.25 مليون شخص.
السكري هو حالة مرضية مزمنة تؤثر في كيفية امتصاص الجسم للسكر المستخرج من الطعام وتخزينه واستخدامه، وعندما يحدث خلل في هذه العملية، فإنه يؤدي إلى ارتفاع معدلات السكر في الدم. يمكن أن يتسبب الارتفاع المستمر لمعدلات السكر في الدم في تلف الأوعية الدموية والأعصاب بمرور الوقت، مما يؤدي إلى إصابة بعض الأعضاء بمضاعفات، ومنها العينين.
يُعد اعتلال الشبكية السكري أحد أكثر مضاعفات السكري الخطيرة المرتبطة بالعيون، فعلى الرغم من خطورته المحتملة، فإنه غالبًا ما يتطور تدريجيًا بدون أعراض ملحوظة، مما يجعل إجراء فحوصات العين المنتظمة أمرا ضروريا لجميع المصابين بمرض السكري.
في هذه المدونة، نستكشف الرابط بين مرض السكري والبصر، ونشرح أسباب الإصابة باعتلال الشبكية السكري وكيفية تقدمه، ونقدم لمحة عامة بشأن خيارات العلاج الحديثة المتاحة.
ما أنواع مرض السكري المختلفة؟
يوجد نوعان أساسيان من مرض السكري:
- السكري من النوع الأول وعادةً ما يُشخّص به الأطفال والشباب، وغالبًا ما يُشار إليه بمرض السكري “المعتمد علي الإنسولين” وينتج من عملية مناعية ذاتية حيث ينتج البنكرياس كمية قليلة من الإنسولين أو لا ينتجه على الإطلاق.
- السكري من النوع الثاني وهو أكثر الأنواع شيوعًا ويؤثر في المقام الأول على البالغين الذين تتخطى أعمارهم 40 عامًا، على الرغم من تزايد أعداد المصابين به من الأفراد الأصغر سنًا، وهو يرتبط ارتباطًا وثيقًا بالسمنة والخمول وعدم ممارسة الأنشطة البدنية والاستعداد الوراثي للإصابة به.
ما العوامل الوراثية للإصابة بمرض السكري؟
- إذا كان أحد الوالدين مصابًا بمرض السكري من النوع الثاني، فإن خطر إصابة الطفل بهذا المرض يصل إلى 40% تقريبًا،
- ولكن إذا كان كلا الوالدين مصابين بالمرض، تقفز احتمالية إصابة الطفل إلى 70%،
- أما بالنسبة لمرض السكري من النوع الأول، فإن الخطر الوراثي يقل كثيرًا إلى حوالي ٥٪.
ماذا يُقصد باعتلال الشبكية السكري؟
اعتلال الشبكية السكري هو أحد مضاعفات الإصابة بمرض السكري وتحدث عندما يتسبب الارتفاع المستمر لمعدلات السكر في الدم في تلف الأوعية الدموية في الشبكية،وهي الطبقة النسيجية الرقيقة، الحساسة للضوء، التي تبطّن مؤخرة العين من الداخل،
ومع تقدم الحالة، قد تتعرض هذه الأوعية الدموية إلى التورم أو الارتشاح أو الانسداد، مما يؤدي إلى انخفاض تدفق الدم الذي يصل إلى الشبكية. في بعض المراحل الأكثر تقدمًا، قد تنمو أوعية دموية جديدة على نحو غير طبيعي، مما يؤدي إلى احتمالية الإصابة بنزيف، وتكوّن ندوب في الأنسجة الجديدة، وحدوث مضاعفات أخرى مثل انفصال الشبكية.
ما الذي يؤدي إلى الإصابة باعتلال الشبكية السكري؟
توجد عوامل خطر مختلفة تساهم في تطور اعتلال الشبكية السكري، وتشمل:
- مدة الإصابة بمرض السكري (كلما طالت المدة، زاد الخطر)
- سوء السيطرة على سكر الدم
- ضغط الدم المرتفع
- زيادة معدلات الكوليسترول أو الدهون
- الإصابة بمرض الكلى
- الحمل (لدى النساء المصابات بمرض السكري سابقًا)
ما العلامات والأعراض التي تدل على الإصابة باعتلال الشبكية السكري؟
غالبًا ما يتطور اعتلال الشبكية السكري بصمت، فهو لا يسبب الألم ولا يُحدِث تغيرات واضحة في القدرة على الإبصار، وذلك في المراحل الأولى، ومع ذلك، قد يعاني بعض الأفراد من:
- تشوش البصر أو تذبذبه
- ضعف البصر في الليل
- صعوبة في الانتقال من النور والظلام والعكس
- ظهور بقع أو خيوط داكنة (أجسام طافية) في مجال البصر
- فقدان كلي أو جزئي للبصر في الحالات المتقدمة
من المهم ملاحظة أن مجرد تمتع مريض السكري ببصر جيد لا يستبعد وجود اعتلال الشبكية السكري، ولذلك، تعتبر فحوصات العيون المنتظمة لمرضى السكري ضرورية حتى في حالة عدم ظهور الأعراض.
كيف يُشخّص اعتلال الشبكية السكري؟
يستخدم اختصاصيو أمراض الشبكية أدوات تشخيصية متقدمة للكشف عن مرض اعتلال الشبكية السكري ومراقبته:
- فحص قاع العين: تقييم مفصّل للشبكية باستخدام عدسات وإضاءة متخصصة.
- التصوير المقطعي البصري (OCT): فحص الشبكية بالتصوير غير الجراحي لالتقاط الصور المقطعية للكشف عن وجود تورم أو حدوث تغيرات في بنيتها.
- تصوير الأوعية الدموية بعد حقنها بالفلوريسين: اختبار صبغي يُستخدم لتقييم مدى ارتشاح الأوعية الدموية في الشبكية وتحديد مناطق ضعف الدورة الدموية أو النمو غير الطبيعي للأوعية الدموية بالشبكية.
من خلال هذه الاختبارات، يمكن تحديد المرحلة التي وصلت إليها الحالة بدقة، و وضع خطة العلاج التي تناسب حالة كل مريض على حدة.
ما المراحل المختلفة لمرض اعتلال الشبكية السكري
- اعتلال الشبكية السكري غير التكاثري الخفيف: ظهور تضخمات بسيطة في الأوعية الدموية (تمدد الأوعية الدموية الدقيق).
- اعتلال الشبكية السكري غير التكاثري المتوسط: تتعرض بعض الأوعية الدموية إلى الانسداد.
- اعتلال الشبكية السكري غير التكاثري الشديد: يتعرض عدد أكبر من الأوعية الدموية إلى الانسداد، مما يؤدي إلى انقطاع إمداد الشبكية بالدم.
- اعتلال الشبكية السكري التكاثري (PDR): تنمو أوعية دموية جديدة وهشة، مما قد يؤدي إلى حدوث نزيف أو تكوّن ندوب في أنسجة الشبكية،
توجد حالة أخرى ذات صلة، وهي وذمة البقعة الصفراء السكرية (DME)، ويمكن أن تحدث في أي مرحلة، حيث يتورم الجزء المركزي من الشبكية (البقعة الصفراء)، مما يؤدي إلى تشوّش الرؤية المركزية.
خيارات العلاج المتاحة لاعتلال الشبكية السكري
يُفصّل العلاج بناءً على شدة المرض ومدى تطوره. تشمل الخيارات الشائعة ما يلي:
- المراقبة: بالنسبة للحالات التي يُكتشف فيها المرض مبكرًا والحالات الخفيفة، قد تكون المراقبة المنتظمة كافية، وخاصةً إذا لم تظهر أي أعراض على المريض أو تغيرات في الإبصار.
- الحقن بالإبر: تُحقن العين مباشرةً بأدوية مثل مضادات تشكل الأوعية الدموية الجديدة أو الستيرويدات لتقليل تورم الشبكية، ووقف ارتشاح الأوعية الدموية، ومنع نمو أوعية دموية جديدة على نحو غير طبيعي.
- . العلاج بالليزر
- العلاج التقليدي بالليزر المحيطي (التخثر الضوئي): يستهدف الأوعية الدموية المرتشحة أو المناطق التي انقطع عنها الأوكسجين في الشبكية في الحالات الشديدة.
- الليزر المجهري المنخفض الشدة (العلاج بالدفقات الدقيقة للحالات غير المرئية): يُعد نهجًا ألطف وأكثر استهدافًا لتقليل تلف النسيج المحيط بالشبكية.
- جراحة استئصال الجسم الزجاجي: في الحالات المتقدمة التي تتعرض إلى انفصال الشبكية، أو نزيف كثيف (نزيف الجسم الزجاجي)، أو تكوّن ندوب في الأنسجة، قد تكون الجراحة ضرورية لاستعادة البصر ومنع وقوع مزيد من التلف للشبكية.
أهمية الكشف المبكر لاعتلال الشبكية السكري
يُحسّن تشخيص اعتلال الشبكية السكري مبكرًا من نتائج العلاج على نحو كبير، ويساعد على الوقاية من فقدان البصر الدائم. يُنصح بشدة بإجراء فحوصات حدقة العين المتوسعة سنويًا لكل من:
- جميع مرضى السكري من النوع الأول (يبدأ خلال 5 أعوام على التشخيص)
- جميع مرضى السكري من النوع الثاني (يبدأ عند التشخيص بالمرض)
- الحوامل المصابات بمرض السكري (يفضل قبل الحمل وخلال كل ثلاثة أشهر من الحمل)
يُعد السيطرة المستمرة على مرض السكري، مصحوبًا بإجراء فحوصات العيون بانتظام، حجر الاساس للوقاية.
التعايش مع مرض السكري: كيف تحمي بصرك
حتى يحافظ مريض السكري على صحة عينيه، عليه اتباع نهج شامل:
- الحفاظ على السكر وضغط الدم والكوليسترول ضمن المعدلات الموصى بها
- الالتزام بالأدوية وخطط العلاج التي يصفها الطبيب
- اتباع نظام غذائي صحي وممارسة الأنشطة البدنية باستمرار
- تجنب التدخين والحد من شرب الكحول
- إعطاء الأولوية لفحوصات العين السنوية – حتى لو كنت لا تعاني من مشاكل في الإبصار
ترتبط صحة عينيك ارتباطًا وثيقًا بالخطة الشاملة للتعامل مع مرض السكري، فعندما تتخذ احتياطاتك، ستتمكن من الحفاظ على بصرك ومنع حدوث المضاعفات.
الخاتمة
يُعد اعتلال الشبكية السكري أحد الأسباب الرئيسية لفقدان الأشخاص في سن مبكر لبصرهم رغم إمكانية تجنب ذلك. والخبر السار هو أنه من خلال المراقبة المنتظمة والتدخل السريع عند اللزوم، يُمكن في كثير من الأحيان إبطاء فقدان البصر أو إيقافه أو حتى إصلاحه.
في مستشفى مورفيلدز دبي للعيون، نحرص على تقديم رعاية بمستوى عالمي لمرضى السكري، مدعومة بأحدث تقنيات التشخيص والعلاج. يتعاون فريقنا من استشاريي طب العيون واختصاصيي أمراض الشبكية معًا لضمان حصول كل مريض على خطة علاج مفصّلة خصيصًا له.
الأسئلة المتكررة عن اعتلال الشبكية السكري
- هل يمكن أن يؤثر اعتلال الشبكية السكري على كلتا العينين؟
نعم، عادةً ما يؤثر اعتلال الشبكية السكري على كلتا العينين، ومع ذلك، قد تختلف درجة إصابة كل عين عن الأخرى، فليس غريبًا أن تُظهر إحدى العينين درجة متقدمة من التلف بينما تبدو الأخرى في مرحلة مُبكرة، ويُبرز هذا التباين ضرورة تقييم كل عين على حدة أثناء الفحص. بما أن اعتلال الشبكية السكري قد يبدأ في صمت، حتى بدون أعراض ملحوظة، فإن الفحوصات الروتينية التي يجريها طبيب العيون ضرورية لكلتا العينين، بغض النظر عن شعور الشخص بأنه لا يعاني من مشاكل في البصر . - ما المدة التي يستغرقها اعتلال الشبكية السكرى حتى يتطور؟
يختلف الخط الزمني من شخص لآخر، ففي مرضى السكري من النوع الثاني، الذين عادةً ما يتأخر تشخيصهم بالمرض لأعوام عديدة، فقد يكونون مصابين بالفعل باعتلال الشبكية السكري وقت التشخيص، وفي المقابل، عادةً ما تبدأ التغيرات في الشبكية بالحدوث لدى مرضى السكري من النوع الأول بعد حوالي خمسة أعوام من التعايش مع هذه الحالة، ومع ذلك، يعتمد ظهور المرض وشدته على مدى التحكم به، فيمكن لعوامل مثل ارتفاع سكر الدم المستمر، وعدم السيطرة على ضغط الدم، وارتفاع معدلات الكوليسترول أن تُعجِّل من تطور اعتلال الشبكية. - هل يمكن إصلاح التلف الذي يسببه اعتلال الشبكية السكري في الشبكية؟
لسوء الحظ، غالبًا ما يكون التلف البنيوي الناجم عن اعتلال الشبكية السكري المتقدم، مثل تكوّن الندوب أو انفصال الشبكية أو انسداد الأوعية الدموية، غير قابل للإصلاح، ولكن إذا شُخِّص في مراحله المبكرة، فيُمكن السيطرة عليه بفعالية. تُساعد العلاجات، مثل العلاج بالليزر والحقن بالإبر والإجراءات الجراحية، في الحفاظ على ما تبقى من البصر ومنع تطور المرض، ويُوفر الكشف المبكر أفضل فرصة لوصول الحالة إلى الاستقرار والحفاظ على جودة الحياة وتقليل الأثر السلبي للمرض عليها. - هل يتحسن البصر دائمًا بعد العلاج؟
ليس دائمًا، فالهدف من العلاج هو إيقاف تقدم المرض أو إبطائه، في حين أن بعض المرضى يشعرون بتحسن في البصر، وخاصةً إذا بدأوا العلاج مبكرًا، فقد لا يستعيد مرضى آخرون وضوح البصر تمامًا. فعلى سبيل المثال، إذا تضررت البقعة البصرية (الجزء المركزي في الشبكية المسؤول عن حدة الإبصار)، فقد يكون التعافي محدودًا، ومع ذلك، فإن الوصول بالحالة إلى الاستقرار وتجنب مزيد من التدهور يُعد نجاحًا كبيرًا، وخاصة عندما يحدث التدخل قبل حدوث تلف لا يمكن إصلاحه. - هل يمكنني الوقاية من اعتلال الشبكية السكري؟
في حين إنه ليس من المستحيل دومًا الوقاية تمامًا من اعتلال الشبكية السكري، إلا إنه يمكن تأخير تطور المرض وتقدمه من خلال السيطرة الجيدة على مرض السكري، فالحفاظ على معدلات سكر الدم ضمن النطاق المستهدف، والتحكم في ضغط الدم والكوليسترول، وتجنب التدخين، والحفاظ على النشاط البدني، والخضوع لفحوصات طبية وفحص العيون بانتظام، كلها عوامل تساهم في تقليل المخاطر، ويميل مرضى السكري الذين يراقبونه ويسيطرون عليه بانتظام إلى الإصابة بحالات أخف من اعتلال الشبكية، ويتمتعون بنتائج أفضل بالنسبة للإبصار على المدى الطويل. - كم مرة يجب أن أفحص عينيّ إذا كنت مصابًا بمرض السكري؟
يُنصح مرضى السكري بإجراء فحص حدقة العين المتوسّعة الشامل سنويًا، وتسمح هذه الفحوصات لأطباء العيون باكتشاف التغيرات التي تطرأ على الشبكية قبل ظهور الأعراض، ففي حالة وجود اعتلال الشبكية بالفعل أو في حالة وجود عوامل خطر أخرى، مثل الحمل أو سوء التحكم في داء السكري، فقد يُنصح بتكرار الزيارة أكثر من مرة سنويًا. من الضروري فحص العينين بانتظام، لأن اعتلال الشبكية السكري يمكن أن يتطور ويتقدم بصمت، وتساعد المراقبة الوقائية على ضمان معالجة أي علامات مبكرة قبل أن تتفاقم إلى مضاعفات تهدد البصر.